高血圧
高血圧症とは、安静時にも血圧が慢性的に高い状態を指します。心臓から送り出された血液が血管壁にかかる圧力が正常よりも高い状態が長く続く疾患であり、しばしば自覚症状が乏しいため「サイレントキラー」と呼ばれております。

 診断基準
診断基準
- 診察室血圧
-
収縮期140 mmHg以上 または 拡張期90 mmHg以上
-
収縮期135 mmHg以上 または 拡張期85 mmHg以上
※家庭での血圧測定は、日常生活中の実態を反映しやすいため、ガイドライン上も重視されております。
 年代別 降圧目標
年代別 降圧目標
-
診察室血圧130/80 mmHg未満・家庭血圧125/75 mmHg未満
-
診察室血圧140/90 mmHg未満・家庭血圧135/85 mmHg未満
*75歳以上の方でも、糖尿病や慢性腎臓病などの合併症があり、かつ体調的に問題なければ、130/80 mmHg未満を目指すことが推奨されております。
 なぜ血圧を下げる必要があるのか
なぜ血圧を下げる必要があるのか

高血圧が持続すると、以下のような重大リスクが増加いたします。降圧によりこれらを防ぐことが重要です。
-
収縮期血圧を10 mmHg下げるだけで、発症リスクがおよそ40%低下します。
-
心臓への負担が軽減し、これらの発症リスクが低く抑えられます。
-
高血圧が原因で進行する合併症も予防されます。


- 家庭血圧を継続的に測定
(起床後・就寝前に各2回ずつ、数日間測定し平均値を使用) - 生活習慣の改善
(減塩、適正体重、定期的な有酸素運動、節酒、禁煙など)
降圧薬(Ca拮抗薬、ARB/ACE阻害薬、利尿薬など)による治療を検討・開始いたします。




- 早期発見・治療開始が可能
症状がほとんど現れない高血圧(サイレントキラー)を、受診により早く見つけしっかり対応できます。 - 医師と管理栄養士によるサポートが受けられる
医師による診療に加え、管理栄養士が在籍することで、減塩レシピの提案や外食時の食事選びなど、日常生活に即した具体的な食事指導が可能です。 - 白衣高血圧・仮面高血圧の判断ができる
診察室での血圧と家庭での血圧を比較し、見かけ上の数字に左右されず、正確に判断いたします。 - 合併症の早期発見につながる
腎機能や心機能などを定期的に検査することで、腎疾患や心疾患などを早期に見つけ、対処できる体制が整います。 - 定期的なフォロー体制がある
定期受診により、体調や検査結果に合わせた見直しや薬の調整等を継続して行うことができます。


脂質異常症

血液中のコレステロールのバランスが乱れ、特にLDL(悪玉)コレステロールが高く、HDL(善玉)コレステロールが低い、または中性脂肪が高い状態を指します。症状が出にくく、気づかれにくいまま進行することから、「見えない病気」として注意が必要です。




- LDLコレステロール
-
140 mg/dL以上
-
40 mg/dL未満
-
150 mg/dL以上
- non‑HDLコレステロール(総コレステロール-HDL)
-
170 mg/dL以上
※LDLが120〜139 mg/dL、non-HDLが150〜169 mg/dLは「境界域高値」となり、他のリスクとあわせて評価されます。



- 生活習慣の改善を優先
-
飽和脂肪やトランス脂肪を控え、植物性オイルや魚を積極的に摂取します。適正な体重維持、定期的な運動、禁煙も重要です。
- 必要に応じて薬物治療(主にスタチン)を検討
-
LDLコレステロールを中心に、状況に応じて薬物治療が提案されます。
リスクに応じた脂質の目標値例(参考)
- 低リスク:LDL <160 mg/dL
- 中リスク:LDL <140 mg/dL
- 高リスク(例:糖尿病等):LDL <120 mg/dL
- 再発・既往のある方:LDL <100 mg/dL(さらに70 mg/dL未満も検討されます)






LDLコレステロールや中性脂肪が高いまま放置すると、血管に脂がたまり「動脈硬化」を促進し、心筋梗塞や脳卒中のリスクが高まります。
スタチン治療などにより、初発・再発予防の効果が確実に認められています。








- 症状が出にくい脂質異常を早期に発見できます
定期的な受診で気づくきっかけになります。 - 医師と管理栄養士による具体的なサポートが受けられます
管理栄養士が在籍しているクリニックでは、減脂メニューや食事の工夫、買い物や外食のポイントなど、日常に活かせるアドバイスが可能です。個別栄養指導 - 他の生活習慣病リスクとの併せて評価できます
血圧・血糖・腎機能なども同時にチェックでき、総合的な健康管理が可能となります。 - 治療効果を見ながら安心して継続的に管理できます
定期的なフォローで、あなたに合ったケアプランをご案内いたします。

糖尿病

糖尿病とは、血液中のブドウ糖(血糖)の値が慢性的に高くなる状態を指します。
体内で血糖を調整するホルモン「インスリン」の分泌が不足したり、うまく作用しなくなることで、血糖が高くなりやすくなります。
初期には自覚症状がほとんど見られず、健康診断などで初めて指摘される方も多くいらっしゃいます。
放置してしまうと、目・腎臓・神経・心臓・脳などに影響を及ぼす可能性があるため、早めの対応が非常に重要です。





以下のいずれかの値が見られる場合、糖尿病の可能性があります。
医師による再検査や追加の評価を行ったうえで、診断が確定されます。
- 空腹時血糖値
-
126 mg/dL以上
- 随時血糖値
-
200 mg/dL以上
- 75g経口ブドウ糖負荷試験2時間値
-
200 mg/dL以上
- HbA1c(NGSP値)
-
6.5%以上



| 対象 | 目標値 | 補足 |
|---|---|---|
| 一般的な成人 | 7.0%未満 | 合併症予防に有効な目安です |
| 合併症予防を強く意識される場合 | 6.5%未満 | 低血糖のリスクが低ければ目指します |
| 高齢の方や低血糖リスクが高い場合 | 7.5~8.0%未満 | 生活状況や健康状態に応じて調整します |






糖尿病をそのままにしておくと、血管が少しずつ傷んでいき、さまざまな臓器に障害が生じます。
とくに、目・腎臓・神経などの「細い血管」と、心臓・脳・足の「太い血管」が影響を受けやすくなります。
- 網膜症(目の障害)
- 視力が落ちたり、かすんで見えるようになり、進行すると失明に至ることもあります。
- 腎症(腎臓の障害)
- 尿にたんぱくが出る、むくみが現れるなどの症状があり、重症化すると人工透析が必要になることもあります。
- 神経障害
- 手足のしびれや痛み、感覚の鈍さが出て、けがに気づかず悪化することで壊疽や切断につながる場合もあります。
- 心臓の病気(心筋梗塞・狭心症など)
- 胸の痛みや息苦しさを引き起こし、突然死につながることもあります。
- 脳の病気(脳梗塞・脳出血など)
- 言葉が出にくくなる、体が動かしづらくなるなどの後遺症が残る可能性があります。
- 足の血流障害(閉塞性動脈硬化症)
- 足が冷たくなる、歩くと痛む、傷が治りにくいなどの症状があり、重症化すると足の切断が必要になることもあります。



血糖やHbA1cの状態を確認します。
健康診断の結果や日常の変化をもとに、現在の血糖状態を評価します。




生活習慣の改善から始めます

日常生活の中でできることから少しずつ取り組むことが、血糖コントロールの基本です。
- 食事
- 糖質を摂りすぎないよう意識し、野菜やたんぱく質を中心としたバランスの取れた食事を心がけます。
- 運動
- ウォーキングや軽い体操など、無理のない範囲で体を動かす習慣を持つことがすすめられます。
- 体重管理
- とくに内臓脂肪を減らすことが効果的です。
- 禁煙・節酒
- インスリンの働きを良くし、血管への負担も軽減します。




お薬による治療が必要になる場合があります

生活習慣の改善だけでは
血糖が十分に下がらない場合や、
合併症のリスクが高い方には、
内服薬やインスリン注射などを
組み合わせた治療を行います。



合併症を防ぐための定期的な検査を行います

- 眼底検査(目の状態を確認)
- 尿検査(たんぱく尿の有無)
- 神経の検査(しびれ・感覚異常の有無)
- 腎機能・心電図・血圧・コレステロールなどもあわせて確認します




定期的なフォローで治療を調整します

治療を開始したあとも、HbA1cや日常のご様子を確認しながら、
内容を柔軟に調整していきます。





- 症状がなくても、異常を早めに把握・対応できます
- 医師と管理栄養士が連携し、具体的な生活サポートを提供いたします
- 外食の選び方や間食との付き合い方、買い物時の工夫など、日常生活に合わせた提案が可能です。 個別栄養指導
- 合併症の予防・早期発見につながります
- 腎臓や目・神経などの障害を早めに見つけ、進行を防ぐ体制が整っています。
- 他の生活習慣病(高血圧・脂質異常症など)と同時に管理が可能です
- 継続的な見直しができ、安心して治療を続けられます
- お一人おひとりの生活や体調に合わせた、無理のないプランをご提案いたします。
健診で血圧・脂質・血糖などに異常が見られた場合は、お気軽に当院の受診をご検討ください。
当院では、循環器専門医・総合内科専門医である院長が、糖尿病・内分泌代謝内科での豊富な経験を活かしながら診療にあたります。
多角的な視点で、患者様一人ひとりに寄り添ったサポートを行います。




早期受診による期待される効果
心筋梗塞、脳卒中、腎不全、視力障害など重大な合併症リスクの低減
専門医と管理栄養士のチームケアで、生活改善や治療をしっかり支援
高血圧・脂質異常症・糖尿病が重なる場合でも一貫して対応
定期的な検査と継続的サポート体制により、無理なく治療を継続可能


専門医による安心の医療体制


循環器専門医
高血圧、脂質異常症、血流評価を通じて、心筋梗塞や脳卒中などの心血管疾患リスクを的確に診断・管理いたします。
総合内科専門医
複数の慢性疾患をお持ちの方にも安心してご相談いただける、幅広い内科的知識と対応力があります。



糖尿病・内分泌代謝内科での豊富な実務経験
ホルモンバランスや代謝異常に関する専門的な知見をもとに、糖尿病や甲状腺疾患などにも丁寧に対応します。
管理栄養士への相談も可能
減塩や糖質・脂質のバランスに配慮した、実践的な食事指導を行っています。医師と連携した生活習慣病の改善支援に取り組んでいます。


診療時間
Consultation hours




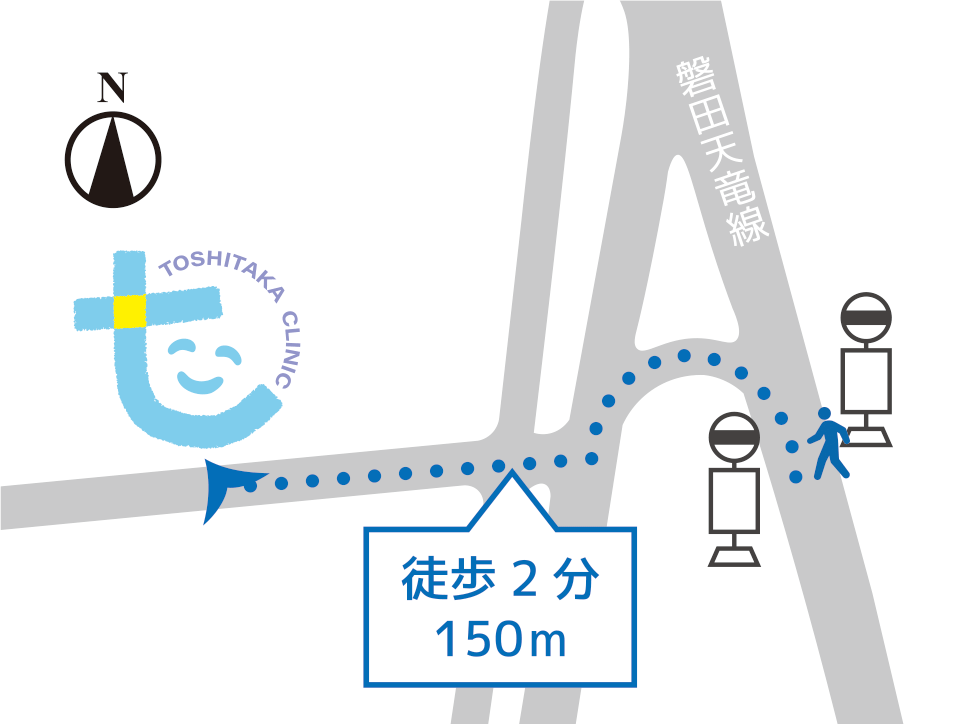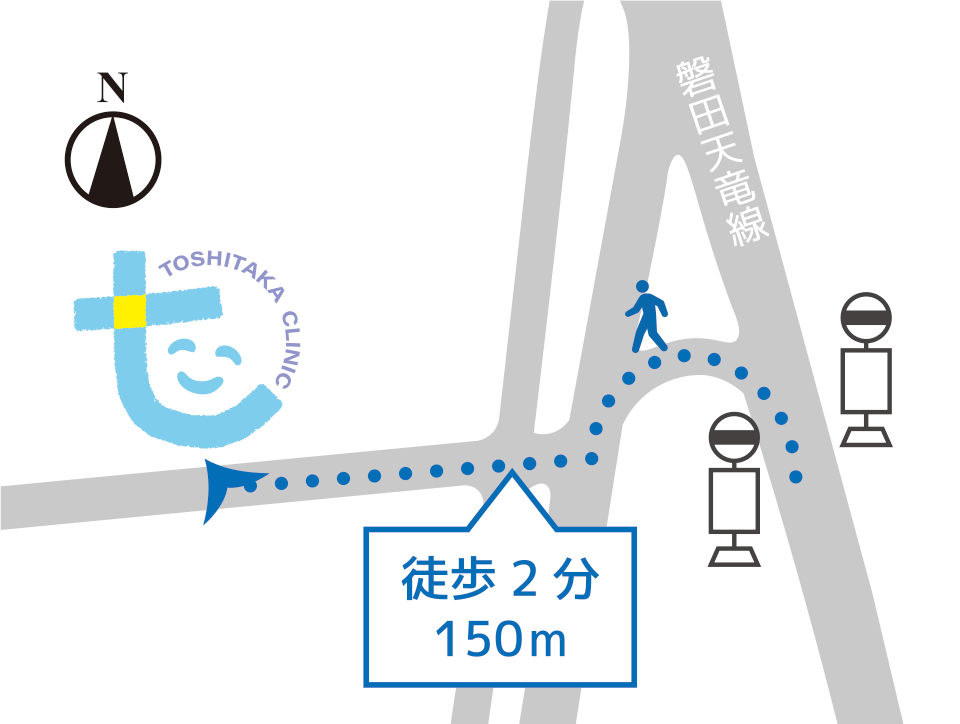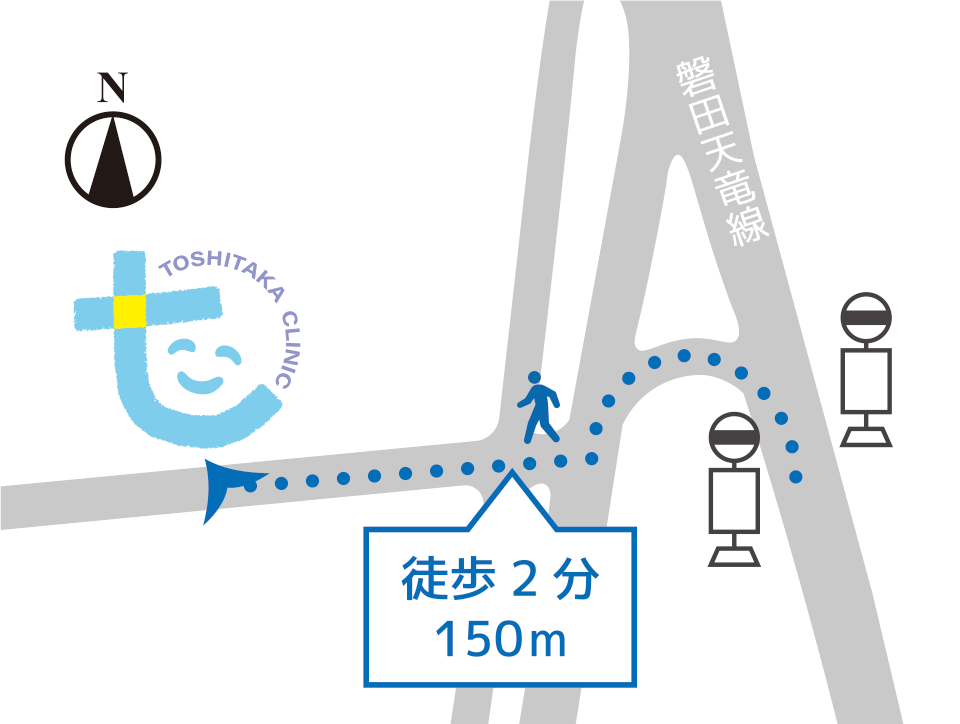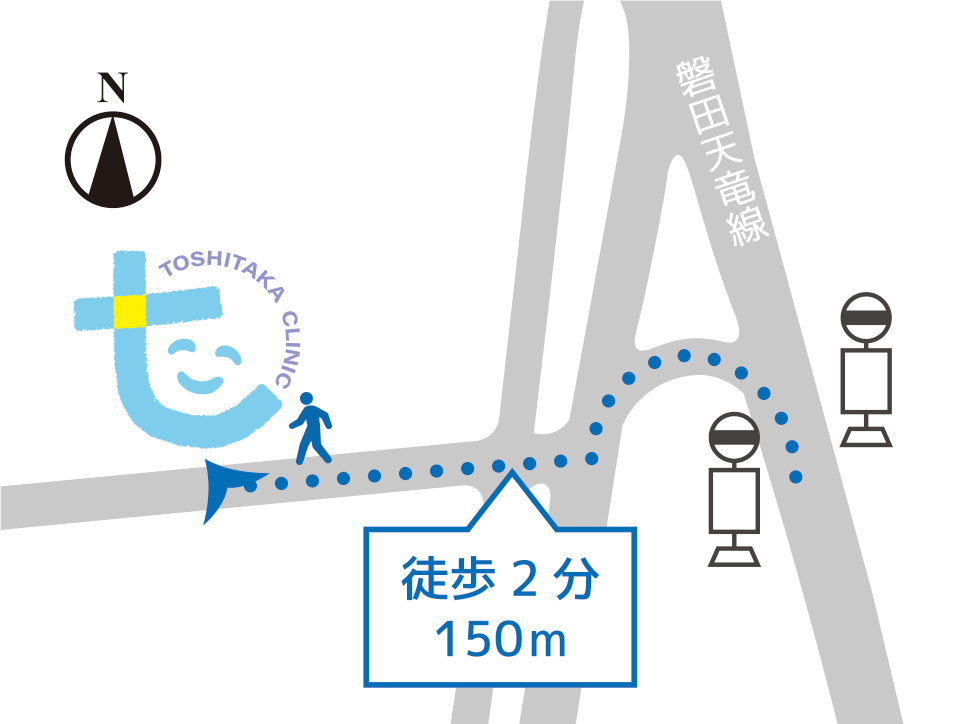

バス停 「三ツ入」から徒歩2分
当クリニックは、公共交通機関をご利用いただくことも可能です。
最寄りのバス停は、「三ツ入」です。
バス停からの道のり150m徒歩2分で、当クリニックのカラーの看板が目印です。バス時刻表は下部のボタンでご確認ください。





 読み込み中...
読み込み中...